弁疾患で特に気を使う疾患は大動脈弁狭窄症(AS:Aortic valve Stenosis)です。
なぜなら突然死する可能性があるからです。利尿薬や降圧薬などの投与により状態の悪化や突然死の可能性もあり注意が必要です。
また大動脈弁置換術では弁の種類により抗凝固薬を一生飲み続ける必要があります。
大動脈弁狭窄症には知っておきたい薬の話があります。では一緒にみていきましょう。
この記事では大動脈弁狭窄症と薬の話を中心に、大動脈弁はどこにあるのか?大動脈弁狭窄症とはなにか?どのような症状がでるか?外科手術などの周辺知識についてもまとめています。
Contents
大動脈弁狭窄症と知っておきたい薬の話
大動脈弁狭窄症では利尿薬や降圧薬などの投与は注意が必要です。
ですがいきなり薬の話をする前に、まずは大動脈弁がどこにあるのかみていきましょう。
大動脈弁ってどこにあるの?
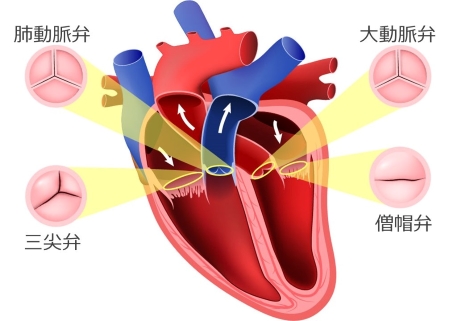
心臓には三尖弁、肺動脈弁、僧帽弁、大動脈弁の4つの弁があります。
弁はしっかりとじることで各部屋(心房・心室)に血液をためることができ、しっかりひらくことで各部屋から血液を送ることができます。
そのひとつである大動脈弁は左心室と大動脈の間にあり、心臓の左心室から全身に血液を送り出す部分に関係している弁です。
では次に大動脈弁狭窄症についてみていきましょう。
大動脈弁狭窄症ってなに?
大動脈弁狭窄症とは、心臓の弁のひとつである大動脈弁がきちんと開きにくくなる疾患です。

きちんと開きにくくなる≒通り道が狭くなった状態です。大動脈弁の通り道が狭くなって十分な血液が送れなければ心不全症状がでます。なぜなら心不全とは『酸素の必要量>酸素の供給量』となった状態だからです。

また、大動脈弁がしっかりひらいたときと比べ、通り道が狭くなると同じ速度(脈拍)で同じ血液量を全身に送るためにはより大きな力がかかります。そのため力がかかった状態が続くと左室肥大(左心室の心筋壁が分厚くなること)を起こします。左室が肥大すると心臓の動きも悪くなり長期的には心不全となります。
つまり今症状がなくても何もせずに放っておいたらいつかは心不全の状態になるということです。
重度の大動脈弁狭窄症となると疲労感や息切れ、胸痛、ふらつきなどのさまざまな症状が容易に出現し、治療を行わないと生命にかかわる可能性もあります。
なぜ大動脈弁狭窄症が心不全の原因となるのかは下の図がイメージです。(閉鎖不全症はこの記事では触れていませんが、弁がしっかり閉じないために心房・心室に血液がためることができず、十分に血液が送りだせない状態です。)詳しくは下記記事「心臓弁膜症」の項目に記載していますので参考にしてください。

では薬の話に入っていきたいと思います。
大動脈弁狭窄症の薬物療法
大動脈弁狭窄症の薬物療法のケースは大きく2つあります。手術前と手術後です。
大動脈弁狭窄症手術前(未手術)の薬物療法
- 軽症でまだ手術が適応でない方
- 手術ができない方
- 手術予定で術前の方
手術前には上の3つのケースが考えられますが考え方は同じです。
弁に問題を抱えているため、大動脈弁狭窄症の進行に伴い、心不全症状を引き起こす可能性があります。そのため心不全症状を起こさないように心不全管理が重要となります。
心不全管理に用いられる薬としてその症状により、降圧薬、血管拡張薬、利尿薬、強心薬、抗凝固薬、抗不整脈などが用いられます。
その中でも大動脈弁狭窄症では利尿薬の使用に注意が必要です。
大動脈弁狭窄症で心不全症状を起こしている場合、利尿薬投与は状態を悪化させる危険があるからです。
利尿薬により体液量が減少すると左心室から全身へ送り出す血液量も減ってしまうため、急に立ち上がったときに血圧が下がり(起立性低血圧)、ふらつきやめまいを起こす可能性がります。場合によっては循環血液量を保てず、生命に影響を及ぼす可能性もあります。
なぜ大動脈弁狭窄症は利尿薬の投与に注意しなければいけないのか?
なぜ大動脈弁狭窄症に利尿薬の使用に注意が必要なのかイメージしてみましょう。
心不全は『酸素の必要量>酸素の供給量』となって起こります。
一般的な心不全では体液貯留により息切れ等の心不全症状が認められますが、大動脈弁狭窄症の心不全では体液貯留よりも全身に必要な血液量を送ることができずに息切れ等の心不全症状を起こします。
大動脈弁狭窄症に利尿薬を使用した場合、体液量が増えていないにもかかわらず全身の循環血液量が減るため、左心室に入る血液量が減ってしまう可能性があります。
ではイメージです。

例えば弁が正常なときの左心室に入る血液量を100%とした場合、大動脈弁狭窄症は通常の80%の血液量しか左心室から送れなくなった状態と考えてください。また循環を維持できない血液量(閾値)を通常の75%としましょう。(数字に深い意味はありません。イメージしやすいように適当な数字を選びました。)
弁が正常な心不全では体液貯留することが多いため、利尿薬を使用した場合にも余分な水分を外に出すだけで全身の血液量は一定以上あり(脱水を除く)、左心室に入る血液量を100%全身に送ることができます。
しかし大動脈弁狭窄症の方に利尿薬を使用して体液量が減った結果、全身に送る血液量が閾値(75%)を下回った場合、循環が維持できず生命に影響が出るということになります。
大動脈弁狭窄症で利尿薬の投与に注意が必要な理由がイメージできましたか?
特に利尿薬の投与に注意が必要ですが、循環血液量を維持する(血圧を維持する)という意味では利尿薬だけでなく降圧薬・血管拡張薬も注意が必要です。過度な血圧低下とならないように低用量から開始し、適切な血圧まで少しずつ増量してコントロールする必要があります。
利尿薬の投与や降圧剤等による過度な血圧低下は生命の維持に必要な循環血液量を保てず突然死につながる可能性があります。
そのため大動脈弁狭窄症では利尿薬の投与や血圧コントロールに注意する必要があります。
大動脈弁狭窄症術後の薬物療法
続いて大動脈弁狭窄症の手術後の薬物療法です。
- 心不全予防・管理目的の薬物療法
- 人工弁と抗凝固薬
手術後の薬物療法については上の2つがあります。
心不全予防・管理目的の薬物療法
手術後の心不全予防・管理は一般的な心不全の薬物療法と同じです。手術前と異なり利尿薬の問題はありません。手術後の状態により使用される薬剤も変わってくると思いますが、心不全症状を起こさないように管理することが重要です。
人工弁と抗凝固薬
抗凝固薬が必要な期間は、人工弁の種類によって異なります。
機械弁を植え込んだ場合は、抗凝固薬(ワーファリン)を一生飲み続ける必要があります。また生体弁を植え込んだ場合は、術後3か月間程度の使用が推奨されています。
大事なことは機械弁を選択すると一生涯にわたってワーファリンを飲み続けることになるため、出血リスクや食事面で注意事項があることです。
ワーファリンは納豆・青汁・クロレラは摂取禁止、ビタミンK含有食品の摂取は注意が必要です。ワーファリンとビタミンK含有食品について詳細はコチラの記事に記載しています。
生体弁と機械弁の話がでてきましたが、生体弁・機械弁とは何か?それぞれのメリット・デメリットについては外科的手術の項目でお伝えします。
では外科的手術についてみていきましょう。
外科的手術
弁の狭窄は物理的な問題なので薬では根治できません。根治するためには外科的手術が必要です。
大動脈弁狭窄症の外科的手術には大きく3つあります。
- 大動脈弁置換術
- 大動脈弁形成術
- 経カテーテル大動脈弁留置術(TAVI)
大動脈弁置換術
狭窄した大動脈弁を人工の弁に取り換える手術が大動脈弁置換術です。(一般的に行われている手術です。)
大動脈弁置換術で用いられる人工弁には2種類あります。生体弁と機械弁です。

- 生体弁
ウシやブタの生体組織からつくられた人工弁なので“生体弁”といいます。
- 機械弁
“機械弁”はチタンや炭素繊維(カーボン)などの人工材料が用いられた弁です。
では生体弁と機械弁のメリット・デメリットについてみていきましょう。
生体弁と機械弁のメリット・デメリット
生体弁は機械弁に比べて血栓ができにくい、ワーファリン服用に伴う出血の心配がないといったメリットがあります。デメリットとしては、耐久性が機械弁に劣ることがあげられ、耐用年数は10~15年ぐらいとされています。つまり、生体弁を選択した場合は10~15年後に再手術が必要になります。
生体弁は高齢者や妊娠を希望する女性で用いられることが多いです。たとえば生命予後が15年未満と想定されるような高齢者の場合は、再手術をする前に寿命をむかえるので、ワーファリンを飲む必要がない生体弁の選択はメリットとなります。ほかにも妊娠を希望する女性は、ワーファリンが催奇形性のリスクがある薬剤であるため生体弁が選択されます。
反対に機械弁のメリットは生体弁に比べて耐用年数が長く半永久的に使用可能です。またデメリットは弁の開閉部に血栓ができやすいことです。そのためワーファリンを一生飲み続ける必要があります。
| メリット | デメリット | |
| 生体弁 | ・血栓ができにくい | ・耐用性が10~15年 |
| 機械弁 | ・半永久的に使用可能 | ・血栓ができやすい ・ワーファリン内服が生涯必要 |
大動脈弁形成術
大動脈弁形成術とは問題のある大動脈弁の形を縫ってつないで正しく弁が機能するように治す手術です。弁形成術は人工物が体内に入らないため弁置換術に比べて生理的で良いのですが、手技的に難しいようです。そのため心停止時間も長くなってしまうというデメリットもあります。
経カテーテル大動脈弁留置術(TAVI:Transcatheter Aortic Valve Implantation)
最近ではTAVIといった選択肢もあります。
TAVIとは、①バルーンカテーテルを大動脈から心臓弁に挿入し、②経カテーテル弁を大動脈弁の上に設置し、③バルーンを膨らませて経カテーテル弁(生体弁)を留置する手技です。

TAVIのメリットは開胸せずにできるため低侵襲であることです。デメリットとしては、開胸して行う大動脈弁置換術で留置する生体弁よりも長持ちしないとされることです。そのためTAVIは、外科手術に耐えられない超高齢者や、いろいろな理由で外科手術が難しい人に推奨されています。
大動脈弁置換術+僧帽弁形成術を1日かけて手術を見学させてもらったり、動物の心臓を使って弁置換術のデモを経験させてもらったりして、手術の難しさ、先生の手技の正確性(正確じゃないとダメですが)、スピードを目の当たりにして心臓血管外科医のスゴさを感じました。
デモのときの写真がコチラ↓

手術の見学やデモの経験で理解が深まったので、機会がある方は先生にお願いしてみてくださいね!ラッキーなことに先生はよろこんで手術をみせてくれました(笑)
まとめ
- 大動脈弁がきちんと開きにくくなる疾患
- 症状:心不全症状(息切れ、疲労感、両足のむくみなど)
- 治療:薬では完治できない、完治には外科手術が必要
- 生体弁:耐用年数は10~15年、血栓ができにくい
- 機械弁:耐用年数が半永久的、血栓ができやすい(ワーファリンを飲み続ける必要あり)
- 手術前(未手術)
・心不全管理に用いられる薬剤
・利尿薬の投与や降圧剤等による血圧コントロールに注意する(過度な降圧により状態を悪化させる可能性あり) - 手術後
・心不全管理に用いられる薬剤
・大動脈弁置換術後(機械弁)は一生涯ワーファリンを内服しなければならない
- 心臓弁膜症サイト(患者さん向け)https://www.benmakusho.jp/
- 日本循環器学会 循環器病ガイドラインシリーズ(医療従事者向け)
こちらから「弁膜症治療のガイドライン」の最新版を確認できます。https://www.j-circ.or.jp/guideline/guideline-series/