NYHA分類、フォレスター分類、クリニカルシナリオ・・・などと言われて何を言っているか理解できますか?
これは全部心不全の分類です。
分類を理解すると、患者の状態がどういう状態なのかイメージできるようになります。
さて、心不全と聞いて、どのような状態かイメージできますか?
心不全とは、心臓が全身の各臓器(心臓自身も含む)へ必要な血液量(酸素量)を届けることができていない状態です。
つまり、酸素が足りていないということです。
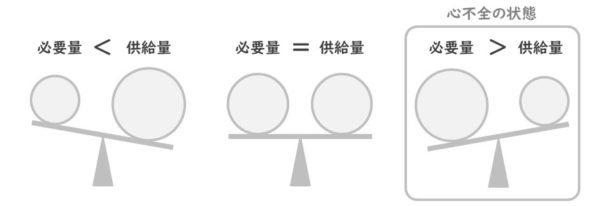
心不全は何らかの理由で『酸素の必要量>酸素の供給量』という状態になっています。
心不全の状態を改善するためには、必要とする血液量(酸素量)を減らすか、供給できる血液量(酸素量)を増やして、少なくとも『必要量=供給量』の状態にしてあげることが必要です。
『酸素の必要量>酸素の供給量』という状態は同じなのに心不全を評価する分類はいろいろありますよね。
下にあげたように、多くの分類があるため分かりにくいと思う方もいるのではないでしょうか。
- 発症までの経過でみた分類
- 心臓の左右でみた分類
- 侵襲的に血行動態をみた分類(フォレスター分類)
- 非侵襲的に血行動態をみた分類(ノーリア・スティーブンソン分類)
- 構造的異常・症状の有無による分類(AHA/ACC心不全stage分類)
- 自覚症状からみた分類(NYHA分類)
- 左室駆出率(EF)による分類
- 急性心不全の病態把握についての分類(クリニカルシナリオ)
- 心不全国際定義・分類2021
この記事で心不全の分類について整理しつつ、各状態をイメージしながら読み進めていただければと思います。
また、心不全になる何らかの理由についてはコチラの記事を参照してください。
一緒に読むと、いろいろ繋がってきて理解が深まると思います。
では分類について見ていきましょう。
Contents
分類1.発症までの経過でみた分類
心不全発症までの経過が、急激に悪化したのか、徐々に悪化したのかでみた分類です。
◇ 急性心不全:急激に悪化して発症する
◇ 慢性心不全:徐々に悪化して発症する
急性心不全には、慢性心不全が治療で管理され落ち着いていた状態から急激に悪化した状態、つまり慢性心不全急性増悪も含まれます。
分類2.心臓の左右でみた分類
心不全の原因が心臓の左側・右側のどちらにあるかでみた分類です。
◇ 左心不全:左心系(肺→左心房→左心室→全身)の機能低下
◇ 右心不全:右心系(全身→右心房→右心室→肺)の機能低下
心不全の主な症状を左心不全・右心不全で分けてみます。
◇ 左心不全:呼吸困難、起坐呼吸、チアノーゼ
◇ 右心不全:下肢浮腫、食欲不振、うっ血肝、経静脈怒張、体重増加
左心不全
左心不全は左心室から血液が送り出せていない状態です。
送り出せない血液はどこにいくのでしょうか。
血液の流れは一方通行です。
前に進めないのですから、後ろにたまります。
つまり、肺にたまります。
肺うっ血です。

左心不全の呼吸困難は肺うっ血のために起こります。起坐呼吸も同様です。
起坐呼吸とは、横になって寝ていると呼吸困難の症状が強く、座っていると症状が軽減するため、自ら起き上がって座るという状態です。
これは寝ている方が、肺うっ血が肺組織と触れる面積が大きくなるために、酸素と二酸化炭素の交換がうまくできないからです。

また、チアノーゼは血液中の酸素が不足し、くちびるや指先などの皮膚や粘膜が青紫色に変化した状態です。
左心不全は左心室から血液を送り出せていないのでチアノーゼが出現する可能性があるということです。
右心不全
右心不全は右心室から血液を送り出せていない状態です。送り出せない血液はどこにいくのでしょうか。
血液の流れは一方通行ですから、全身にたまります。

下肢浮腫は、下肢に水分がたまった状態です。
食欲不振は、腸管浮腫(腸管に水分がたまった状態)が原因で起こります。
うっ血肝は肝臓に水分がたまった状態、経静脈怒張は血管内の水分量が多くて現れる症状、体重増加は全身に水分がたまった結果です。
分類3.侵襲的に血行動態をみた分類
フォレスター分類はSwan-Ganzカテーテルを用いて血行動態から心不全をみた方法です。
フォレスター分類で○型と分類するためには、侵襲的なカテーテル検査を行わなければなりません。
フォレスター分類の縦軸である心係数とは、心臓のポンプ機能の指標です。
心係数が2.2 mL/分/m2より大きい場合は心臓のポンプ機能は問題ない(心拍出量低下はない)ということを示しています。
逆に心係数が2.2 mL/分/m2以下の場合は、心臓のポンプ機能が低下している(心拍出量の低下がある)ということです。
フォレスター分類の横軸である肺動脈楔入圧とは、肺うっ血の指標のことです。
ちなみに、楔入圧は“せつにゅうあつ”と読みます。
肺動脈楔入圧が18 mmHgより大きい場合は肺うっ血がある、肺動脈楔入圧が18 mmHg以下の場合は肺うっ血がないと判断します。
フォレスター分類は心係数と肺動脈楔入圧の組み合わせで分類されています。

Forrester JS et al. Am J Cardiol. 1977;39:137-145.
分類4.非侵襲的に血行動態をみた分類
フォレスター分類が心臓カテーテルを用いて分類したことに対し、ノーリア・スティーブンソン分類はうっ血所見(dry-wet)と低灌流所見(cold-warm)の身体所見の有無によって分類します。
身体所見からみていますので、非侵襲的です。
wetは起坐呼吸、頸静脈怒張、浮腫などのうっ血所見がある状態で、dryはうっ血所見がない状態です。
coldは、四肢冷感、腎機能障害などの低灌流所見がある状態で、warmは低灌流所見がない状態です。
ノーリア・スティーブンソン分類はうっ血所見(dry-wet)と低灌流所見(cold-warm)の身体所見の組み合わせで分類されています。
実際に血管の中を確認しているわけではないので、正確な情報ではありませんが、身体所見から血行動態を推測し、心不全の状態をイメージしています。

Nohria A et al. J Am Coll Cardiol. 2003;41:1797-1804.
フォレスター分類とノーリア・スティーブンソン分類を並べてみましょう。

両方とも、うっ血と心機能の低下の有無で分類されており、図もほぼ同じですよね。大きな違いは分類方法が『侵襲的なカテーテル検査』か『非侵襲的な身体所見』かです。
分類5.構造的異常・症状の有無による分類
アメリカ心臓協会(AHA)/アメリカ心臓病学会(ACC)心不全stage分類は、心不全リスク因子(高血圧・糖尿病・冠動脈疾患など)の既往がある患者さんに対し、『心臓の構造的異常(左室肥大・心拡大・心機能低下・弁膜症・心筋梗塞の既往など)』と『心不全症状』の有無で心不全の重症度をみた分類になります。
リスク因子の既往や心臓の構造的異常の有無といった客観的な指標の分類です。
重症度はA、B、C、Dで分類され、Dに近付くにつれ重症になります。
基本的には、重症度はA→B→C→Dと一方通行の分類です。
図は『分類6』に一緒に記載しています。
分類6.自覚症状からみた分類
ニューヨーク心臓協会心機能分類(NYHA分類)は『身体活動の制限の程度』と『自覚症状(疲労、動悸、息切れ、狭心症状)の有無』で心不全の重症度を見た分類になります。
重症度はⅠ、Ⅱ、Ⅲ、Ⅳで分類され、Ⅳに近付くにつれ重症になります。
自覚症状で分類しているので、重症度が悪くなったり、良くなったりと可逆的に変わります。

Yancy CW et al. Circulation 2013; 128: e240-e327.
分類7.左室駆出率(EF)による分類
心不全と診断されたときの左室機能でみた分類です。

左室駆出率(EF)とは、左心室の機能に関係する指標の1つで、EF50%未満のときに、左室収縮機能不全と推定されます。
EFが低下した心不全とEFが保持された心不全は別とされていて、治療に関しては、HFpEFでは、現在予後改善効果を示す明確な薬剤はなく、まだ分かっていないことが多いです。
HFmrEF、HFrecEFといった分類も追加されてきており、まだ分かっていないことも多いです。(2021年にHFrecEFがより明確になった、HFimpEFが発表されました。『分類9.心不全国際定義・分類2021』参照)
分類8.急性心不全の病態把握についての分類
クリニカルシナリオ(CS)とは急性心不全の病院前を含む超急性期の病態把握を行い初期評価・対応を行うための分類です。
収縮期血圧(CS1~3)による分類と、初期対応が変わるものとして、急性冠症候群(CS4)と右心不全(CS5)に分類されております。

Mebazaa A, et al. Crit Care Med, 2008. 36: S129-S139.
分類9.心不全国際定義・分類2021
2021年2月、これまで国や学会で少しずつ異なっていた心不全の定義・分類が、国際的に統一されたポジションペーパーが発表されました。

Eur J Heart Fail, 2021, doi:10.1002/ejhf.2115.
心不全ステージの概要は以下に記載いたしました。
- 心不全リスク(ステージA): 心不全の危険性はあるが、これまでに心不全の症状や兆候がなく、心疾患の構造的またはバイオマーカー的な異常がない患者。
- 心不全予備軍(ステージB): 現在または過去に心不全の症状や兆候はないが、心臓の構造的疾患や心機能の異常、ナトリウム利尿ペプチド値の上昇などがある患者。
- 心不全(ステージC): 現在または過去に心不全の症状や兆候があり、心臓の構造的・機能的な異常が原因である患者。
- 進行性心不全(ステージD): 安静時に重度の症状および兆候があり、ガイドラインに沿った内科的治療(GDMT)にもかかわらず入院を繰り返し、GDMTに難治性または不耐性があり、移植、機械的循環補助、緩和ケアなどの高度な治療を必要とする患者。
これまでのAHA/ACC心不全ステージ分類に似ていますね。
また、心不全分類(EFによる分類)も少し変わっていますね。
これまではEFが39%から41%になった場合でも分類上は、EFが改善した心不全(HFrecEF)とされていましたが、EFは心臓のポンプ機能や左室の大きさにも影響をうけるので、複数回測定をすると40%前後の数値が出てしまうのは誤差範囲です。
そのため、EFが改善した心不全(HFimpEF)の記載が『ベースのEFが40%以下だった患者が、ベースから10%以上上昇して、EF>40%となった心不全』と、改善についてより明確になったと思います。
まとめ
- 発症までの経過でみた分類
- 心臓の左右でみた分類
- 侵襲的に血行動態をみた分類(フォレスター分類)
- 非侵襲的に血行動態をみた分類(ノーリア・スティーブンソン分類)
- 構造的異常・症状の有無による分類(AHA/ACC心不全stage分類)
- 自覚症状からみた分類(NYHA分類)
- 左室駆出率(EF)による分類
- 急性心不全の病態把握についての分類(クリニカルシナリオ)
- 心不全国際定義・分類2021
分類に関係なく心不全は『酸素の必要量>酸素の供給量』という状態である。
たくさん心不全の分類がありましたが、ここには心不全の歴史、先人の知恵がつまっていると思います。今後も少しずつ変わる可能性もありますが、どんなときでも心不全は『酸素の必要量>酸素の供給量』であるために症状が出てしまいます。分類やその歴史からも心不全の状態や薬物療法をイメージできる部分がありますので、知識をつなげて理解を深めていきましょう。
________
このブログが書籍になりました。『心不全×くすり ゼロから楽しく学ぶ3step』

こんなコメントもいただいています。
挫折せず一気読み出来ました!
中でもコラムが気に入りました。
心不全について様々な参考書を購入してきましたが、今までで一番イメージがつかみやすく、読みやすかったです。